O bem-estar nutricional é um componente integral de um envelhecimento saudável. Somente nos últimos anos, pesquisas nutricionais incluíram adultos de mais de 75 anos de idade. As deficiências sub-clínicas de energia, cálcio, vitamina D, vitamina B6, folato e zinco têm sido encontradas em certos subgrupos de adultos mais velhos. A baixa ingestão de energia - ou anorexia do envelhecimento - prejudica a habilidade de adultos maduros de suprir suas necessidades de muitos nutrientes essenciais. O menor apetite também aumenta o risco de subnutrição de proteína-energia e suas consequências adversas para a saúde.
O reconhecimento de certas necessidades nutricionais únicas de idosos levou, pela primeira vez, a recomendações separadas para nutrientes específicos para adultos de 51 a 70 anos e de mais de 70 anos. Essas novas recomendações feitas pelo Governo dos Estados Unidos chamadas Referências de Ingestões Dietéticas (DRIs, da sigla em inglês) - para cálcio e nutrientes relacionados e para vitaminas do complexo B atualizam as recomendações anteriores desses nutrientes para idosos.
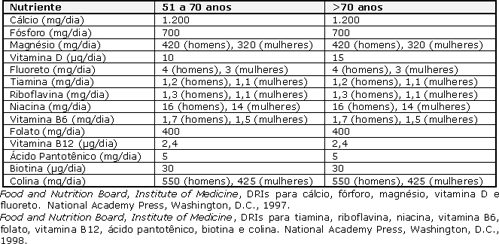
A vitamina D, o folato e a vitamina B12 são preocupações específicas para adultos mais velhos. A recomendação de ingestão de vitamina D (400 U.I./dia) para adultos de 51 a 70 anos é duas vezes maior que o nível recomendado para adultos mais jovens (200 U.I./dia). Para adultos de mais de 70 anos, 600 U.I./dia são recomendados (ou seja, três vezes o nível anteriormente recomendado para adultos de 51 anos ou mais). A maior ingestão de vitamina D para os níveis recomendados tem demonstrado melhorar a saúde dos ossos em idosos.
Adultos de 51 anos ou mais são recomendados a consumir 400 mg de folato por dia, o que reflete o aumento de duas vezes das recomendações de 1989 de 200 mg/dia para homens e de 180 mg/dia para mulheres. Cerca de 10 a 30% dos idosos passam por uma redução em sua capacidade de absorver adequadamente a vitamina B12 dos alimentos. Por essa razão, as DRIs recomendadas para adultos de mais de 50 anos são para que consumam vitamina B12 sintética de alimentos fortificados ou suplementos de vitaminas que levem à ingestão recomendada de 2,4 mg de vitamina B12/dia. Adultos de 51 anos de idade ou mais são aconselhados a consumir 1.200 mg de cálcio/dia - um nível de ingestão que é 400 mg/dia maior do que a recomendação de 1989 dos EUA. Infelizmente, muitos adultos maduros consomem níveis de cálcio abaixo da recomendação. Vários estudos indicam que o aumento da ingestão de cálcio por idosos, junto ou vitamina D ou sozinho, reduz a perda óssea relacionada à idade e os riscos de fraturas por osteoporose.
Uma ênfase em alimentos que são densos em nutrientes pode ajudar significantemente os idosos a suprir suas necessidades de nutrientes, especialmente quando a ingestão de calorias é baixa. Leite e outros alimentos lácteos são densos em nutrientes fornecendo níveis significantes de cálcio, fósforo, proteína e, se fortificados, vitamina D - nutrientes que frequentemente faltam nas dietas dos idosos.
Adultos maduros
Os adultos maduros representam um segmento de rápida expansão da população dos Estados Unidos (1,2). Em 1990, 3,1 milhões ou 1 em cada 25 norte-americanos tinham 65 anos de idade ou mais. Em 1994, esse número chegou a 33,2 milhões ou e em cada 8 norte-americanos (1). As estatísticas estimam que no ano de 2050, 80 milhões de norte-americanos - 1 em cada 5 - terão 65 anos de idade ou mais (1). Os adultos com 85 anos de idade ou mais compreendem o segmento de mais rápido crescimento entre os idosos (1). No Brasil, a participação dos idosos com 75 anos ou mais no total da população vem aumentando - em 1991, eles eram 2,4 milhões (1,6%) e, em 2000, 3,6 milhões (2,1%) (28).
Apesar de os adultos constituírem cerca de 13% da população dos EUA, eles são responsáveis por pelo menos 30% dos gastos com cuidados de saúde (2,3). À medida que mais pessoas vivem mais, começam a enfrentar mais doenças ou condições crônicas e limitantes (1,4,5).
O status nutricional é um importante fator que influencia o grau pelo qual os adultos maduros vivem suas vidas de forma saudável e independente (4-8). Pesquisas relacionam o status nutricional adequado durante a vida com o menor risco de doenças crônicas relacionadas à idade de outras deficiências relacionadas ao envelhecimento, incluindo o enfraquecimento da função imunológica (9,10) e desempenho cognitivo (11-13).
As mudanças fisiológicas relacionadas à idade influenciam nos requerimentos de nutrientes. Somente recentemente surgiram dados suficientes para estabelecer recomendações nutricionais baseadas em estudos de idosos (e não baseadas em extrapolações das recomendações de adultos jovens) (14-16). Novas recomendações para idosos também reconhecem a heterogeneidade fisiológica dessa população e considera a quantidade de nutrientes para prevenir doenças crônicas, não somente prevenir estados de deficiência nutricional (14,15).
Um entendimento do envelhecimento humano, o reconhecimento dos requerimentos de nutrientes de adultos maduros e a informação de seu status nutricional e estilos de vida são particularmente importantes para profissionais de saúde, considerando o dramático crescimento nesse segmento. O bem-estar nutricional é essencial para se obter um envelhecimento saudável e garantir a qualidade de vida de adultos maduros (7,8).
Fatores que influenciam o status nutricional e as necessidades de nutrientes
Várias pesquisas com idosos vivendo livremente ou em instituições que cuidam de idosos fornecem informações sobre seus status nutricionais (4,5,17-21). Entretanto, somente no final da década de noventa mais pesquisas nacionais importantes estudaram idosos com mais de 75 anos de idade (19-21). Apesar de deficiências nutricionais que tragam risco de vida serem raras em idosos, ingestões sub-clínicas de energia, cálcio, vitamina D, vitamina B6, folato e zinco foram documentadas, especialmente em certos subgrupos como idosos de baixa renda ou incapacitados por algum motivo de saúde. A baixa ingestão de alimentos (energia) é um problema prevalente entre os idosos (2,3,22). A baixa ingestão de energia prejudica a capacidade individual de cumprir os requerimentos para nutrientes essenciais. Consequentemente, os profissionais de saúde devem estimular os idosos a consumir alimentos densos em nutrientes.
Comparado com os adultos jovens, os mais velhos têm maior risco de anorexia de envelhecimento ou redução da ingestão de alimentos (3,23). Mudanças relacionadas à idade na fome estão associadas com um esvaziamento gástrico prolongado e regulação da ingestão de alimentos feita por hormônios e neurotransmissores alterada (23,24). A anorexia do envelhecimento aumenta os riscos de subnutrição de proteína-energia. Essa subnutrição, por sua vez, pode contribuir para deficiências imunológicas, anemia, quedas, déficits cognitivos, osteopenia (redução da densidade óssea), metabolismo de drogas alterado, sarcopenia (perda excessiva de massa muscular) e permanências prolongadas em hospitais (23). Os pesquisadores também relacionam a perda de peso entre os adultos maduros com maior mortalidade (25).
Uma variedade de fatores - social, fisiológico e médico - contribui para a perda de peso e/ou deficiências nutricionais em alguns idosos (2,3,8,23). A pobreza é uma importante causa social de insegurança alimentar e perda de peso. Entre 8 e 16% dos idosos apresentam insegurança alimentar em um período de seis meses (6). O isolamento social, falta de conhecimentos básicos de nutrição e, para idosos em instituições, a monotonia dos alimentos servidos são outros fatores sociais que contribuem para a perda de peso (23). A depressão é um importante fator fisiológico que contribui para a perda de peso em idosos. Luto, demência, alcoolismo, anorexia nervosa e medo de colesterol são fatores fisiológicos adicionais que contribuem para a perda de peso em idosos (23).
Doenças crônicas, uso múltiplo e/ou crônico de medicação, problemas na boca ou para engolir, má absorção e intervenções cirúrgicas são algumas das causas médias de perda de peso e/ou status nutricional sub-ótimo em idosos (2,23). Comparado com adultos mais jovens, duas vezes mais adultos de 65 anos de idade ou mais (80%) têm uma ou mais doenças crônicas (2). Drogas específicas causam perda de peso por redução de apetite, causando má absorção e aumentando o metabolismo (23). As interações do medicamento com os nutrientes também podem contribuir para as deficiências nutricionais em adultos.
Mudanças fisiológicas relacionadas à idade, como o declínio do sentido do paladar e o olfato podem afetar adversamente a ingestão e a seleção de alimentos (26). As mudanças relacionadas à idade na composição corpórea e função fisiológica podem influenciar os requerimentos dos idosos (3). Por exemplo, a redução da massa muscular pode reduzir as necessidades de energia; a menor densidade pessoa pode aumentar os requerimentos de cálcio e vitamina D; a menor síntese cutânea de vitamina D pode aumentar a necessidade do corpo por essa vitamina; e o declínio na absorção intestinal de cálcio pode aumentar a necessidade desse mineral. Algumas mudanças fisiológicas relacionadas à idade podem ser minimizadas através de mudanças no estilo de vida. Por exemplo, atividade física moderada regular, incluindo exercícios aeróbicos e de musculação podem reduzir as mudanças de composição corpórea relacionadas à idade preservando o tecido magro do corpo e utilizando gordura (27). Como resultado, os requerimentos de energia e, dessa forma, a ingestão de alimentos aumentam, o que facilita para os idosos suprirem suas necessidades de outros nutrientes essenciais (3).
Referências de Ingestões Dietéticas para Idosos
Referências bibliográficas
1. U.S. Department of Commerce, Economics, and Statistics Administration, Bureau of the Census. Sixty-five plus in the United States. May 1995.
2. Weimer, J.P. Food Review 20(1): 42, 1997.
3. Blumberg, J. J. Am. Coll. Nutr. 16: 517, 1997.
4. Watson, R.R. (Ed). Handbook of Nutrition in the Aged. 2nd ed. Boca Raton, FL: CRC Press, 1994.
5. Morley, J.E., Z. Glick, and L.Z. Rubenstein (Eds). Geriatric Nutrition. A Comprehensive Review. 2nd ed. New York: Raven Press, 1995.
6. Wellman, N.S., D.O.Weddle, S. Kranz, et. al. J. Am. Diet. Assoc. 97(Suppl 2): 120S, 1997.
7. The American Dietetic Association. J. Am. Diet. Assoc. 96: 1048, 1996.
8. The American Dietetic Association. J. Am. Diet. Assoc. 98: 201, 1998.
9. Bradley, J., and X. Xu. Nutr. Rev. 54(11): 43S, 1996.
10. Lesourd, B.M., L. Mazari, and M. Ferry. Nutr. Rev. 56(1): 113S, 1998.
11. Jama, J.W., L.J. Launer, J.C.M. Witteman, et. al. Am. J. Epidemiol. 144: 275, 1996.
12. Perrig, W.J., P. Perrig, and H.B. Stahelin. J. Am. Geriatr. Soc. 45: 718, 1997.
13. Ortega, R.M., A.M. Requejo, P. Andres, et. al. Am. J. Clin. Nutr. 66(4): 803, 1997.
14. IOM (Institute of Medicine). Dietary Reference Intakes for Calcium, Phosphorus, Magnesium, Vitamin D, and Fluoride. Standing Committee on the Scientific Evaluation of Dietary Reference Intakes. Food and Nutrition Board. Washington, DC: National Academy Press, 1997.
15. IOM (Institute of Medicine). Dietary Reference Intakes for Thiamin, Riboflavin, Niacin, Vitamin B6, Folate, Vitamin B12, Pantothenic Acid, Biotin, and Choline. Standing Committee on the Scientific Evaluation of Dietary Reference Intakes. Food and Nutrition Board. Washington, DC: National Academy Press, 1998.
16. Russell, R.M. J. Am. Diet. Assoc. 97: 515, 1997.
17. Hartz, S.C., R.M. Russell, and I.H. Rosenberg (Eds). Nutrition in the Elderly. The Boston Nutritional Status Survey. London: Smith-Gordon, 1992.
18. Peter, D. Hart Research Associates. National Survey on Nutrition Screening and Treatment for the Elderly. Washington, DC: Nutrition Screening Initiative, 1993.
19. Alaimo, K., M.A. McDowell, R.R. Briefel, et. al. Dietary Intake of Vitamins, Minerals, and Fiber of Persons Ages 2 Months and Over in the United States: Third National Health and Nutrition Examination Survey. Phase 1, 1988-1991. Advance Data from Vital and Health Statistics; No. 258. Hyattsville, MD: National Center for Health Statistics, 1994.
20. Marwick, C. JAMA 277(2): 100, 1997.
21. U.S. Department of Agriculture, Agricultura Research Service. Data tables: Results from USDA's 1994-96 Continuing Survey of Food Intakes by Individuals and 1994-96 Diet and Health Knowledge Survey [Online]. ARS Food Surveys Research Group. Available (under ''Releases''):
22. Rose, D., and V. Oliveira. Am. J. Publ. Health 87: 1956, 1997.
23. Morley, J.E. Am. J. Clin. Nutr. 66: 760, 1997.
24. Clarkston, W.K., M.M. Pantano, J.E. Morley, et. al. Am. J. Physiol. 272: R 243, 1997.
25. Diehr, P., D.E. Bild, T.B. Harris, et. al. Am. J. Public Health 88: 623, 1998.
26. Schiffman, S.S. JAMA 278: 1357,1997.
27. Evans, W.J., and D. Cyr-Campbell. J. Am. Diet. Assoc. 97: 632, 1997.
28. Os idosos no Brasil - Guia Serasa de Orientação ao Cidadão (http://www.serasa.com.br/guiaidoso/18.htm).



